Sappiamo che un incremento dei valori di colesterolo dell’1% in una popolazione aumenta del 2% il rischio di malattie cardiovascolari e sappiamo anche che livelli di colesterolo ridotti sono fortemente protettivi verso la cardiopatia ischemica.
Ma non è solo colesterolo: ci sono diversi altri fattori di rischio che generano un rischio globale complesso:
- l’età ed il sesso
- malattie cardiovascolari
- ipertensione
- diabete
- obesità centrale
- familiarità per malattie cardiovascolari precoci
- sedentarietà
- malattie infiammatorie ed autoimmuni
- insufficienza renale
- sindrome da apnee notturne
- stress psicosociale o deprivazione sociale
- trattamento terapeutico dell’HIV
- fibrillazione atriale
- ipertrofia ventricolare sinistra
- disturbi psichiatrici
Oltre a questi fattori di rischio, devono essere correttamente interpretati i valori di colesterolo Totale, colesterolo LDL (quello cattivo), Colesterolo HDL (quello buono) ed i Trigliceridi, e se il rischio è elevato devono essere apportate adeguate modifiche a dieta e stile di vita e deve essere valutato se necessario un farmaco appropriato.
Come leggere i valori del colesterolo: ne basta uno?
C’è una forte variabilità dei valori intraindividuali del colesterolo, vale a dire che i valori cambiano sensibilmente giorno per giorno. A queste oscillazioni fisiologiche si deve aggiungere la variabilità analitica propria del metodo di laboratorio usato. Variabilità biologica intra-individuale, inter-individuale e variabilità analitica costituiscono le voci che “fanno la differenza” tra il valore “vero” posseduto in quel momento dal paziente e quello “letto sulla carta”. Se le oscillazioni in più o meno sono in fase e quindi si sommano, lo scarto tra valore reale e analita letto può essere considerevole. Lo scarto tra valore vero e valore letto ha una immediata conseguenza clinica: se la differenza critica della colesterolemia totale è intorno al 18%, con un decremento tra due valori consecutivi di colesterolo il primo di 300 ed un successivo di 250 non può essere dimostrata l’efficacia della terapia poiché è possibile che le oscillazioni siano casuali. Solo se il valore diminuisce oltre la differenza critica si può essere certi che la terapia sia efficace. Questo spiega tra l’altro la frustrazione per l’apparente scarsa efficacia degli interventi di tipo dietetico. Poiché tali interventi in genere hanno un potere di riduzione che oscilla tra il 10 ed il 20 % può accadere di trovare dei valori analitici successivi alla dieta stessa addirittura maggiori rispetto ai precedenti e non si potrà escludere che la variazione tra i due dati possa essere determinato dall’effetto combinato tra la variabilità biologica intra-individuale e la variabilità analitica.
Capire se il colesterolo è elevato: le Carte del Rischio
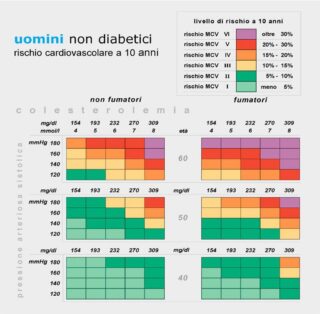 Considerata l’eziologia multifattoriale della cardiopatia ischemica, il solo valore della colesterolemia e delle sue frazioni non può bastare per prendere decisioni terapeutiche. L’uso del Rischio Globale Assoluto (RGA) rispetta l’eziologia multifattoriale della malattia cardiovascolare, perché viene stimato per ogni individuo osservato a partire dai principali fattori di rischio presenti. Il rischio globale assoluto deve essere determinato dopo tre mesi di dieta e prevede l’uso di più variabili come la colesterolemia totale, la pressione arteriosa, il fumo di sigarette, oltre all’età ed al sesso di appartenenza. Le carte del rischio prodotte dall’Istituto Superiore di Sanità (figura accanto, carta di rischio per uomini non diabetici, troverete le altre carte di rischio qui) all’interno del progetto Cuore sono il prodotto di studi di popolazione mediterranea, ed esprimono a parità di variabili un rischio cardiovascolare considerevolmente più basso rispetto alle funzioni derivate dagli studi Nordeuropei e da Framingham. Altre carte del rischio recenti sono le SCORE consultabili su www.escardio.org/guidelines.
Considerata l’eziologia multifattoriale della cardiopatia ischemica, il solo valore della colesterolemia e delle sue frazioni non può bastare per prendere decisioni terapeutiche. L’uso del Rischio Globale Assoluto (RGA) rispetta l’eziologia multifattoriale della malattia cardiovascolare, perché viene stimato per ogni individuo osservato a partire dai principali fattori di rischio presenti. Il rischio globale assoluto deve essere determinato dopo tre mesi di dieta e prevede l’uso di più variabili come la colesterolemia totale, la pressione arteriosa, il fumo di sigarette, oltre all’età ed al sesso di appartenenza. Le carte del rischio prodotte dall’Istituto Superiore di Sanità (figura accanto, carta di rischio per uomini non diabetici, troverete le altre carte di rischio qui) all’interno del progetto Cuore sono il prodotto di studi di popolazione mediterranea, ed esprimono a parità di variabili un rischio cardiovascolare considerevolmente più basso rispetto alle funzioni derivate dagli studi Nordeuropei e da Framingham. Altre carte del rischio recenti sono le SCORE consultabili su www.escardio.org/guidelines.
Va sottolineato che le carte del rischio vanno utilizzate dopo la valutazione clinica del paziente basata su interpretazione corretta dei valori ematochimici, e dopo un esame obiettivo per evidenziare segni di dislipidemia ed eventuali esami strumentali per una corretta diagnosi di dislipidemia aterogena. Una donna di 50 anni con diagnosi di ipercolesterolemia familiare va trattata a prescindere dalle carte del rischio stesse in quanto una dislipidemia familiare costituisce rischio cardiovascolare accertato. Ancora, soggetti con malattie cardiovascolari accertate, diabete con danno d’organo, elevati fattori di rischio individuali come fumo, ipertensione, dislipidemia, patologie renali croniche con filtrato inferiore a 30 mL/Minuto sono inscritti automaticamente nella classe di rischio marcatamente elevata e necessitano dell’approccio terapeutico più aggressivo.
Capire che alterazione del colesterolo e dell’assetto lipidico
 Per molti anni è stata utilizzata la classificazione di Fredrickson riportata qui accanto, adottata anche dal WHO, che aveva il pregio di essere estremamente semplice e che inquadrava in 5 fenotipi le dislipidemie basandosi su valori di colesterolo e trigliceridi e sul dosaggio delle lipoproteine. Il progresso nelle ricerche ha fatto evolvere la classificazione in una più complessa basata sulla genetica: la diagnosi necessita di complesse ricerche possibili solo in laboratori di secondo livello.
Per molti anni è stata utilizzata la classificazione di Fredrickson riportata qui accanto, adottata anche dal WHO, che aveva il pregio di essere estremamente semplice e che inquadrava in 5 fenotipi le dislipidemie basandosi su valori di colesterolo e trigliceridi e sul dosaggio delle lipoproteine. Il progresso nelle ricerche ha fatto evolvere la classificazione in una più complessa basata sulla genetica: la diagnosi necessita di complesse ricerche possibili solo in laboratori di secondo livello.
Rimanendo alle sole dislipidemie che implicano elevati valori di colesterolo si devono ricordare:
- Ipercolesterolemia Poligenica con esordio in età adulta, valori di colesterolo totale tra 250-300 mg/dl ed incremento di apoB. I Trigliceridi e le HDL sono nella norma. Un quinto degli individui è affetto dalla patologia nelle famiglie colpite.
- Ipercolesterolemia Familiare (Familial Hypercholesterolemia, FH) con prevalenza 1:500. Ha trasmissione autosomica dominante. La diagnosi è certa con colesterolo superiori a 260 mg/dL (in età < 16 anni) o a 290 mg/dL (in età > 16 anni) o di LDLc > 190 mg/dL, e presenza di xantomi tendinei o ad arco corneale.
- Iperlipidemia Familiare Combinata (FCH): Trigliceridi > 180 mg/dl e apoB > 125 mg/dl. La variabilità fenotipica può portare a un pattern normolipidemico in periodi limitati.
- Dislipidemia di tipo III (Broad Beta Disease): esordio in età adulta con incremento di colesterolo e trigliceridi. Ha xantomi cutanei palmari e tuberosi e aterosclerosi precoce.
- Difetto familiare di apo B: con ipercolesterolemia moderata per aumento delle LDL. Prevalenza di 1:500-700 soggetti. È presente un difetto morfologico dell’Apo B.
L’ Uso dei Farmaci
Gli inibitori della HMG-Coa reduttasi (statine) sono i farmaci di prima linea per ridurre la colesterolemia. Essi riducono la sintesi del colesterolo epatico e favoriscono il suo aumento nel sangue. La riduzione del colesterolo LDL è, in media, dell’ 1% per ogni mg di statina somministrato al paziente (efficacia del 20% per ogni riduzione di colesterolo). I pazienti trattati con statine hanno una riduzione del rischio coronarico del 20-25% in 5 anni. Altri farmaci utilizzati sono i fibrati, acido nicotinico, ezetimibe, resine.
Conclusioni
In sintesi, il colesterolo è un importante fattore di rischio cardiovascolare, ma non è l’unico elemento da considerare. Una valutazione completa del rischio, che includa colesterolo, fattori genetici, età, sesso e altre comorbidità, è fondamentale per determinare il trattamento più appropriato. In alcuni casi, come nelle dislipidemie familiari, il trattamento farmacologico è indispensabile, mentre in altri casi la modifica dello stile di vita può essere sufficiente.







